
跨越百年,科学家对不同类型糖尿病发病机制的认识发生了翻天覆地的变化,疾病诊治也实现了大幅进步
首先,我们谈一谈糖尿病的危害。
# 糖尿病有什么危害?
糖尿病是指由遗传因素、内分泌功能紊乱或膳食不平衡等各种致病因子作用,导致胰岛功能减退、胰岛素抵抗等而引发的糖、蛋白质、脂肪、水和电解质等一系列代谢紊乱综合征。
糖尿病的四种类型
分为胰岛素绝对缺乏的Ⅰ型糖尿病、胰岛素相对缺乏的Ⅱ型糖尿病、妊娠糖尿病以及其他特殊类型糖尿病四种类型。
中国Ⅱ型糖尿病所占比例为90-95%,Ⅰ型糖尿病占比为5-10%,其他少数类型是妊娠糖尿病或特殊型糖尿病,约占1%。
了解糖尿病,关键是了解糖尿病的危害。
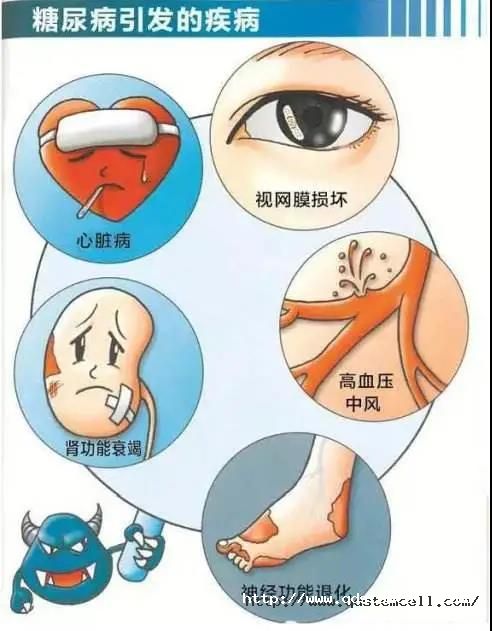
根据《全国住院糖尿病患者慢性并发症及相关大血管病变回顾性分析》结果显示中国糖尿病并发症发病率分别为:高血压31.9%、脑血管病12.2%、心血管病变15.9%、下肢血管病变5.0%、眼部疾患34.3%、肾脏病33.6%、神经病变60.3%,糖尿病并发症总患病率为73.2%。
根据《全国住院糖尿病患者慢性并发症及相关大血管病变回顾性分析》结果显示中国糖尿病并发症发病率分别为:高血压31.9%、脑血管病12.2%、心血管病变15.9%、下肢血管病变5.0%、眼部疾患34.3%、肾脏病33.6%、神经病变60.3%,糖尿病并发症总患病率为73.2%。
# 胰岛素真的能终结糖尿病吗?
1921年,加拿大医生Frederick Banting和他的助手Charles Best首次从狗的胰腺中提取了胰岛素,并证实了其对于糖尿病的治疗效果,从那以后,糖尿病彻底告别无药可救,迎来全新时代......

这一发现激发了使用胰岛素治疗1型糖尿病的迅速进展。
但是胰岛素并没有治愈糖尿病,它至今仍是一种终身疾病。
干细胞为治愈糖尿病带来新希望
在1998年,首个人类胚胎干细胞系的诞生开启了使用干细胞疗法治疗多种疾病的可能性。而1型糖尿病尤其适合这一策略,将能够生产胰岛素的胰岛β细胞移植到患者体内可能提供具有长期疗效的疗法,甚至治愈的可能性。
在2006年,Novocell公司(现名Viacyte)的研究团队在Nature Biotechnology上发表论文,描述了将人类胚胎干细胞分化成为能够分泌胰岛素、胰高血素等多种激素的内分泌胰岛细胞的过程。

在2008年,这一团队通过将人类胚胎干细胞分化的胰岛内胚层移植到小鼠体内,成功在动物体内分化出对葡萄糖敏感的内分泌细胞,并且证明这些细胞能够帮助小鼠抵抗高血糖。
第一,研究发现,间充质干细胞对于改善糖尿病患者胰岛功能和肝脏糖脂代谢有显著功效,同时起到了降糖的作用。
临床试验发现,25例2型糖尿病患者自体干细胞移植治疗一年后,糖尿病患者血糖含量得到有效控制,胰岛β细胞功能得到改善、胰岛素需求量减少。
还有研究发现,间充质干细胞输注能有效降低2型糖尿病大鼠模型的血糖水平,同时恢复β细胞功能及数量、改善外周胰岛素抵抗并且抑制肝脏糖原分解。第二,越来越多的证据表明间充质干细胞主要是通过旁分泌信号传导实现治疗作用,即间充质干细胞外泌体。
外泌体是一种具有脂质双层膜的细胞外纳米颗粒,它是经胞内体内陷形成多囊泡体后,与细胞膜结合进而释放到细胞外的小囊泡。它包含丰富的蛋白质、RNA及DNA,可以直接将蛋白质、mRNA等从分泌细胞传递至受体细胞。
相较间充质干细胞,外泌体具有更低的免疫原性和非整倍性风险,并且也更易储存和运输。同时,外泌体能够实现大量生产的特性使其成为了更具吸引力的治疗试剂。
研究人员发现,脐带间充质干细胞外泌体能够降低2型糖尿病大鼠模型的血糖水平,改善胰岛素的分泌。第三,越来越多的研究表明,干细胞在糖尿病并发症的治疗中也起着重要作用。
据了解,目前有关干细胞治疗糖尿病的临床研究项目共有二百多项。
诸多国内外临床试验也在持续进行中或已经证实有效,例如:间充质干细胞治疗糖尿病足溃疡、脐带间充质干细胞治疗2型糖尿病肾病、自体干细胞移植术治疗糖尿病视网膜病变等。
我国将会加快推动干细胞疗法对糖尿病的临床研究进展,为糖尿病患者点燃了新希望。
